一位廚師的日常與疼痛
阿志今年46歲,是一間中式餐館的主廚。
每天早上 8 點,他就踏進廚房備料,刀起刀落、鍋鏟翻飛,一站就是十幾個小時。
火爐的熱氣、油煙的味道、鐵鍋的重量——早已是日常的一部分。
半年前,他開始覺得左肩隱隱作痛,手指偶爾有麻木感。一開始以為是睡姿不良,休息幾天就會好。但疼痛越來越頻繁,有時炒到一半,指尖還是傳來陣陣酥麻。
同事勸他:「去看醫生吧,小心不是普通的肩周炎。」
他只是苦笑:「家裡還等我賺錢呢,怎麼有空請假?」
⸻
![]() 一次檢查,打亂生活步調
一次檢查,打亂生活步調
某天,他的左肩疼到抬不起鍋,連倒盤菜都顫顫巍巍。那天他硬撐著完成了所有訂單,隔天一早便到醫院掛號。
骨科醫師先安排 X 光,再建議他做 MRI。
五天後,他拿著片子回診。
神經外科醫師看了一眼,神情嚴肅地說:
「你的頸椎這裡、這裡狹窄了,要馬上開刀,換兩節人工椎。再拖,跌倒可能會癱瘓。」
阿志愣住了。第一個閃過腦海的念頭不是病,而是:
「如果手術後要休養兩三個月,我的飯碗不就丟了?」
⸻
第一問:MRI 數據怎麼看?
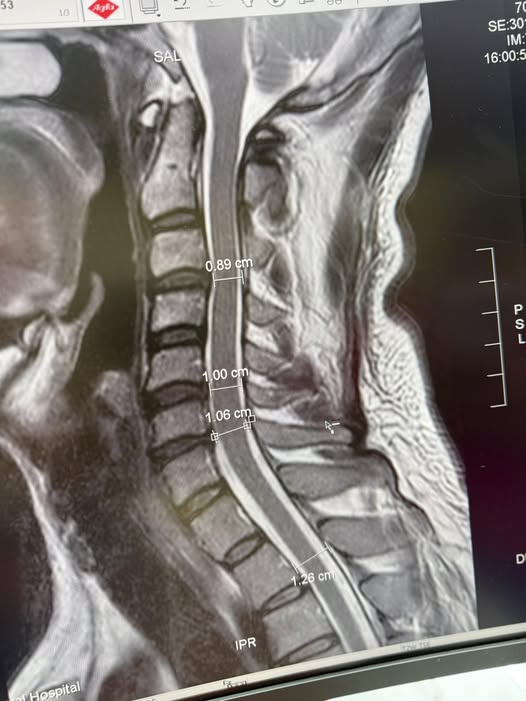
MRI 報告顯示頸椎椎管前後徑(AP 徑):
• 0.89 cm
• 1.00 cm
• 1.06 cm
• 1.26 cm
![]() 根據脊椎外科影像學文獻(Torg ratio 與椎管徑研究):
根據脊椎外科影像學文獻(Torg ratio 與椎管徑研究):
• 成人 >1.0 cm → 一般屬正常或輕微變化
• <0.8 cm → 高度懷疑嚴重狹窄,尤其合併症狀時要關注
![]() 但毫米數不是唯一決定因素,臨床上還需考慮:
但毫米數不是唯一決定因素,臨床上還需考慮:
• 脊髓形態是否變形
• MRI 是否顯示脊髓訊號改變(myelomalacia)
• 神經學檢查(肌力、反射、感覺)
阿志的數值多在正常或輕微變化之間,並非絕對狹窄。
⸻
![]() 第二問:國際指引怎麼說?
第二問:國際指引怎麼說?
北美脊椎醫學會(NASS):
1. 進行性神經功能惡化 → 建議手術
2. 症狀穩定+影像空間尚可 → 可先保守治療 8–12 週
AO Spine 國際共識:
• 壓迫嚴重+功能受損 → 優先手術
• 輕微壓迫+症狀穩定 → 可觀察與保守治療
![]() 阿志的情況:
阿志的情況:
• 半年症狀無明顯惡化
• MRI 無脊髓訊號改變
• 功能上仍可工作(雖然影響生活品質)
![]() 手術不是唯一且立刻必要的選擇。
手術不是唯一且立刻必要的選擇。
⸻
第三問:手術 vs 非手術
手術優勢
![]() 解除壓迫
解除壓迫
![]() 適合惡化明顯或高風險患者
適合惡化明顯或高風險患者
手術風險
• 感染、出血、神經損傷
• 鄰近節段退化加速
• 恢復期暫時失去工作能力
非手術優勢
• 避免手術風險
• 可邊治療邊工作
非手術風險
• 若惡化,可能錯過最佳手術時機
![]() 對阿志來說,失能期等於經濟斷糧,這是最大顧慮。
對阿志來說,失能期等於經濟斷糧,這是最大顧慮。
⸻
第四問:第二意見的重要性
法律案件中,律師會全面檢視證據;
醫療決策中,病人也應該有同樣的權利。
在朋友的建議下,阿志找了復健科、疼痛科以及針刀專科醫師諮詢。
多方意見一致:目前可以先保守治療,但要密切追蹤,一旦有肌力下降或步態改變,立刻重評手術。
⸻
![]() 留給你的問題
留給你的問題
如果是你,半年只是輕度手麻+肩膀痠痛,MRI 空間尚可且症狀穩定,你會:
![]() 立刻手術,防止未來風險?
立刻手術,防止未來風險?
![]() 先保守治療,觀察後再決定?
先保守治療,觀察後再決定?
你的故事,可能是下一個病人的救命參考。
⸻
![]() 徐醫師結語
徐醫師結語
醫學的價值,不在刀口的長短,而在對生命的敬重。手術應該是守護的最後防線,而非第一反射動作。
最好的醫療,是在冰冷的影像與數據背後,仍看得見病人的生活壓力、家人的牽掛、未來的夢想。
病人最需要的,不是被催促的簽名,而是有人坐下來,把檢查講清楚,把後果攤開,陪他衡量風險與希望,直到他準備好。
因為開刀,改變的不只是脊椎,而是整段人生——
包括一個父親的責任、一個廚師的生計、一個家庭的依靠。
真正值得尊敬的醫療,是讓病人在完全理解後,用自己的雙手,寫下那個關於勇氣與信任的簽名。