一、 序幕:那張令人沈默的「鋼鐵長城」
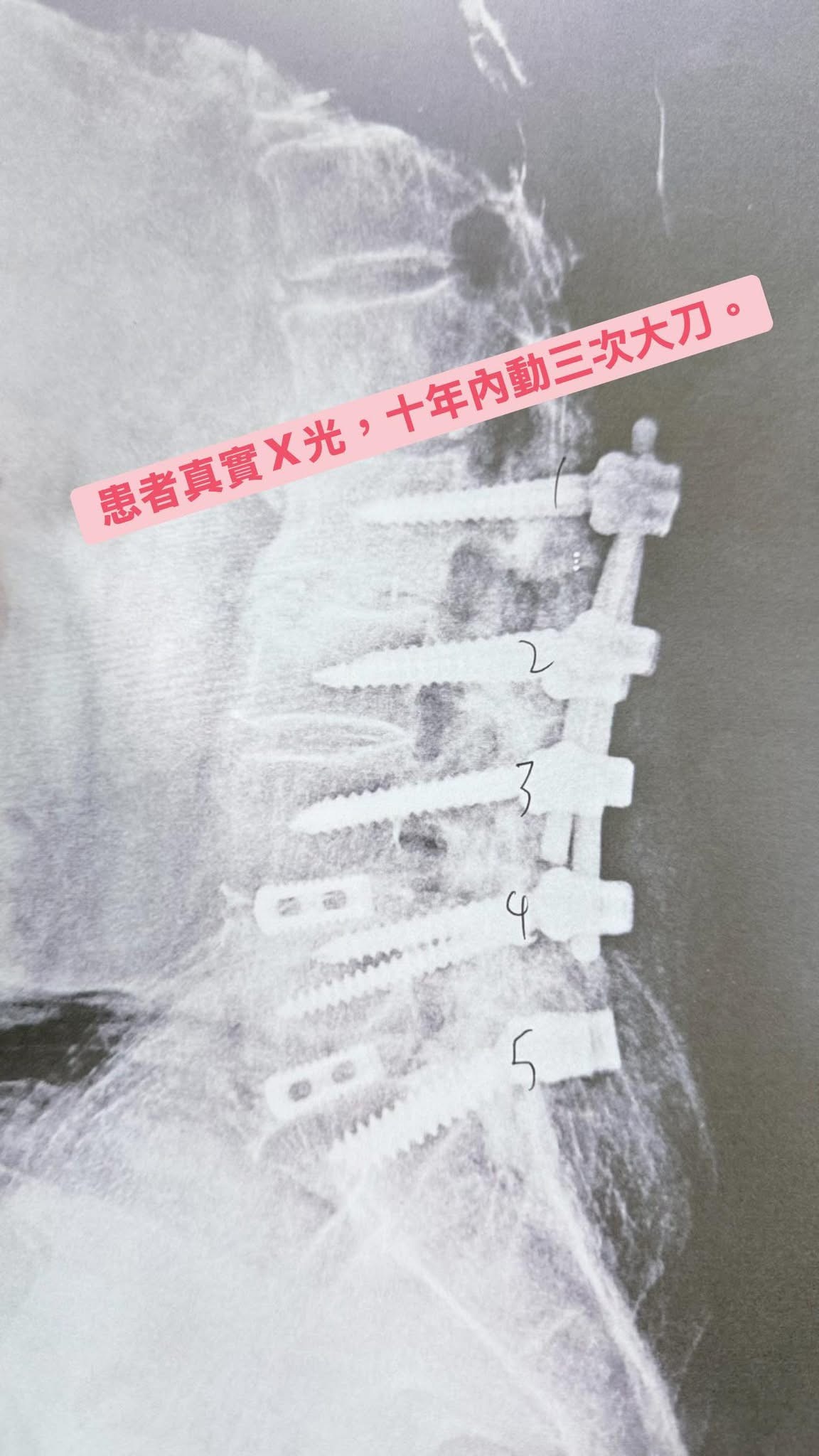
在我的診間,這張 X 光片讓空氣瞬間凝固了幾秒。
從腰椎第一節(L1)一路到第五節(L5),五組鋼釘整齊排列,下方還塞了兩組固定墊片(Cage)。這位 60 歲的大哥,10 年內在北部頂尖醫學中心動了 3 次大刀。現在,原主治醫師看著影像,語氣沈重地給出建議:「我們準備開第 4 次吧。」
這就是臨床上最棘手的噩夢——「下背手術失敗症候群」(Failed Back Surgery Syndrome, FBSS)。但大哥看著我,眼神裡沒有憤怒,只有無盡的無奈跟疲憊:「徐醫師,我不怪開刀的教授,他確實曾經救了我的腳,讓我沒癱瘓。但我現在每天腰痠痛到幾乎二十四小時,小腿有點類似電擊、天氣變天如同針刺髖部跟屁股,這種日子到底什麼時候是盡頭?」
二、 致敬結構的守護者:首先我們必須肯定骨科醫師
在討論「失敗症候群」之前,我必須先為這 10 年來幫大哥動刀的骨科前輩們致敬。
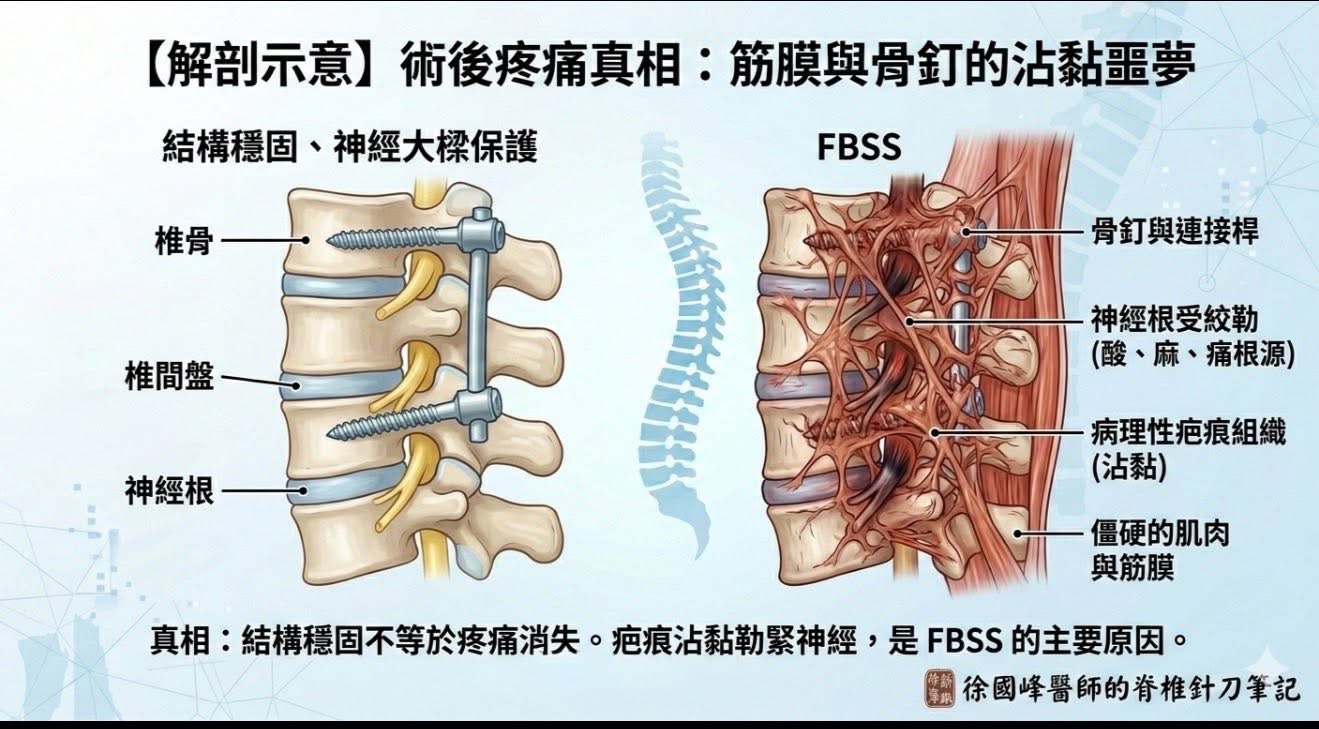
很多人看到開了三次刀還痛,是不是就急著想罵執刀醫師。但請看這位患者:他沒有大小便失禁、沒有下半身完全癱瘓、沒有嚴重的肌肉萎縮。 這代表什麼?代表這三次手術在「結構」上是可以接受的,骨科醫師像是人體建築結構師,在脊椎即將崩塌的危急時刻,用鋼釘和墊片穩住了大樑。沒有這些手術,這位患者現在可能正坐在輪椅上。 骨科醫師保住了「地基」,這是不可磨滅的功勞。
然而,當結構穩定了,為什麼「疼痛」卻開始反撲?這就是我們要探討的深層問題:結構穩了,那軟組織呢?神經的呼吸空間呢?
三、 數據說話:為什麼手術會變成一場「集點遊戲」?
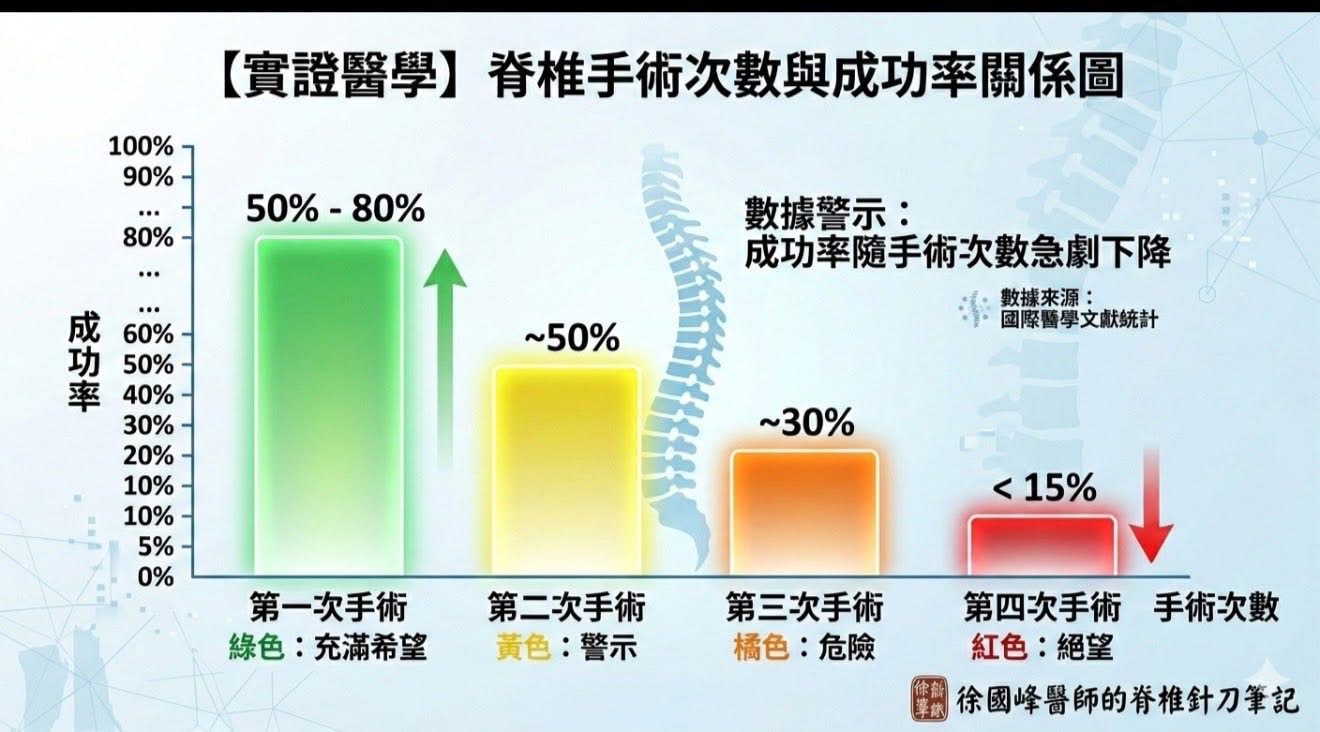
醫學界對於 FBSS (下背手術失敗綜合症候群)有著冰冷且客觀的數據。根據大規模研究統計,脊椎手術的預後遵循著一個驚人的「遞減定律」:
• 第一次手術:成功率約 50% – 80%。
• 第二次手術:成功率降至約 50%。
• 第三次手術:成功率僅剩約 30%。
• 第四次手術:成功率通常低於 15%。
為什麼成功率會斷崖式下跌?
核心原因在於鄰近節段病變(Adjacent Segment Disease, ASD)。根據追蹤,脊椎融合術後,鄰近節段產生退化的機率每年以 2.9% 的速度累積。當你鎖死了 L1-L5,這段脊椎就失去了所有避震功能,所有的受力會瘋狂衝擊上下方的關節。
此外,「硬膜外纖維化」(Epidural Fibrosis) 也是關鍵。數據顯示,高達 20% – 36% 的術後疼痛是由於疤痕組織增生。每一次手術,都是在原本就傷痕累累的組織上再劃一刀,產生的疤痕就像水泥一樣,把神經勒得死死的。
四、 為什麼「酸、抽、痛、麻」揮之不去?
骨科醫師保住了結構,但「感覺」是軟組織與神經的事。這位大哥現在面臨的,不是骨頭不穩,而是:
1. 疤痕組織的絞勒:手術後的疤痕組織會像藤蔓一樣纏繞在神經根周圍。
2. 筋膜張力的崩潰:長期手術導致背部肌肉纖維化,原本該有彈性的筋膜變成了乾掉的菜瓜布。
3. 微循環的窒息:鋼釘與疤痕壓縮了微血管,讓神經長期處於缺血、缺氧的狀態。
這不是骨科醫師「沒開好」,而是「手術本身高度可能留下的痕跡」。
五、 微創針刀:在鋼鐵廢墟中,尋找神經的生機
面對這位已經鎖滿鋼釘、被建議開第 4 次刀的患者,我們脊椎針刀醫師的任務,不是去挑戰那些鋼釘,而是去嘗試修復環境
1. 肌肉骨骼超音波:精準導航的「狙擊鏡」
這類患者的背部組織層次早已混亂不堪。我們必須藉由超音波,在動態影像下像雷達一樣穿透混亂,精確找出那些纏繞在鋼釘周邊、或是手術切口處產生的病理沾黏點。根據研究,超音波導引下的介入治療,精準度比傳統觸診高出數倍。
2. 微創針刀:精準的「解壓縮術」
透過針刀,我們進行的是一種極其細微的鬆解:
• 剝離沾黏:把勒住神經的疤痕輕輕撥開。
• 釋放張力:讓繃緊如琴弦的筋膜恢復彈性。
• 引導灌流:當空間被騰出來了,血液循環才能進去,神經才能重新「呼吸」。
我們不是在動骨頭,我們是在救神經。我們是在骨科醫師打好的「穩固地基」上,重新種植植被、想辦法疏通水源!
六、 醫療的實話:我們追求的是改善品質」,而非完全康復的神蹟
作為一名務實的醫師,我必須在粉專上跟各位針友說一段實話。
對於這種 L1-L5 全融合、已經開過三次刀的重症患者,如果你來找我,問我能不能「痊癒」?能不能變回 20 歲那樣靈活?
我的答案是:不可能。
在臨床實證上,針對重度 FBSS 患者,針刀治療的目標是追求 6 成到 7 成 的症狀改善。
這 6 成的意義是什麼?
• 是讓你可以走半小時去公園,而不用每 2 分鐘就蹲下來休息。
• 是讓你在睡覺翻身時,不再被突如其來的閃電痛驚醒。
• 是讓你能夠減掉一半以上的止痛藥,找回作為人的尊嚴。
這 6 成的改善,對於被折磨了 10 年的人來說,可能已經是從地獄回到人間的救贖。
結語:嚴重結構變形交給骨科,軟組織沾黏恢復功能交給脊椎針刀
脊椎,是人體最有韌性也最脆弱的支柱。
我們肯定外科手術在急症(如失禁、癱瘓)時的救命價值,那是骨科或者神外醫師的專業勳章。
但在「術後疼痛管理」這條漫長的路上,脊椎微創針刀提供了一個保護軟組織的新選擇。
如果你也正徘徊在「要不要開下一刀」的邊緣,請先停下來。
看看這張鋼鐵長城的 X 光片,問問自己:你的結構已經穩了,那你的神經,呼吸了嗎?
結構變了,不代表疼痛就無解。
PS.以上數據文引用臨床實證醫學文獻 (Evidence-Based Medicine)
針對文中提到的 「手術成功率遞減」 與 「下背手術失敗症候群 (FBSS)」 數據,主要參考以下國際權威期刊:
1. 關於手術成功率隨次數遞減:
• 引用自:Nachemson, AL. "Evaluation of results in lumbar spine surgery." Acta Orthopaedica Scandinavica.
• 核心數據:該研究指出,腰椎手術後的成功率在第二次降至 50%,第三次約 30%,第四次則低於 15%。這也是臨床上診斷 FBSS 的重要參考指標。
2. 關於鄰近節段病變 (ASD) 的累積發生率:
• 引用自:Hilibrand AS, Robbins M. "Adjacent segment degeneration and adjacent segment disease: the consequences of spinal fusion?" The Spine Journal.
• 核心數據:研究顯示脊椎融合術後,鄰近節段以每年 2.9% 的速度產生生理性退化。
3. 關於術後疤痕組織 (Epidural Fibrosis) 導致疼痛:
• 引用自:Ross JS, et al. "Association between peridural scar and recurrent back pain after lumbar discectomy: magnetic resonance evaluation." Neurosurgery.
• 核心數據:MRI 影像證實,術後嚴重的周邊疤痕沾黏與患者術後復發的放射性疼痛有顯著相關性,發生率約在 20% - 36% 之間。
文中的數據主要引用自骨科大師Nachemson 與 Hilibrand 等大師在 Spine 與 Neurosurgery 期刊上的長期追蹤研究。我們針刀介入並非否定手術結構的必要性(結構穩固確實靠骨科醫師把關),而是針對術後這 20-30% 產生的纖維沾黏與神經壓迫 提供非侵入性的鬆解方案,讓患者在結構穩定後,功能也能得到改善
#徐醫師診間筆記 #下背手術失敗症候群 #FBSS #微創針刀 #肌肉骨骼超音波 #脊椎手術真相 #實證醫學 #誠實醫療