你以為的足底筋膜炎,可能根本不是足底的問題。
「徐醫生,我的足底筋膜炎又發作了」
這是一位五十多歲的中年男性,過去三年中斷斷續續接受過震波治療超過20次、PRP注射4次、足弓矯正器兩雙、貼紮、止痛藥、復健、甚至打過類固醇。
他看過的醫師說法幾乎一致:「你是足底筋膜炎,一直站、一直走,會反覆發作是正常的。」
他曾信了這一切。
但有一件事,他一直沒告訴其他醫師:「其實他的腳,只有在打噴嚏、久坐或開車太久之後才會痛得特別明顯。而且,有時痛點根本不在腳跟,而是足底中線或小腿後側。」
五十多歲的林先生,是一位退休老師。他因為「足底痛」來找我,痛點在足跟與足弓之間,早上起床特別劇烈,走路時像踩在碎玻璃上。他說這個症狀纏了他快三年。
三年多來,他跑遍各大醫院,診斷幾乎如出一轍:「慢性足底筋膜炎」。治療呢?止痛藥、矯正鞋墊、復健、體外震波、類固醇注射、PRP都做過。
起初症狀有效緩解,但每隔幾週又復發。他逐漸從一個每天散步五公里的健康人,變成行動遲緩、走路像踩著針墊的人。
直到他說:「我最近連小腿也有點無力,腳底麻麻的,尤其是長時間坐著或躺下後站起來的時候。」
這句話改變了一切。
這不是典型的足底筋膜炎,這是神經根壓迫的表現。
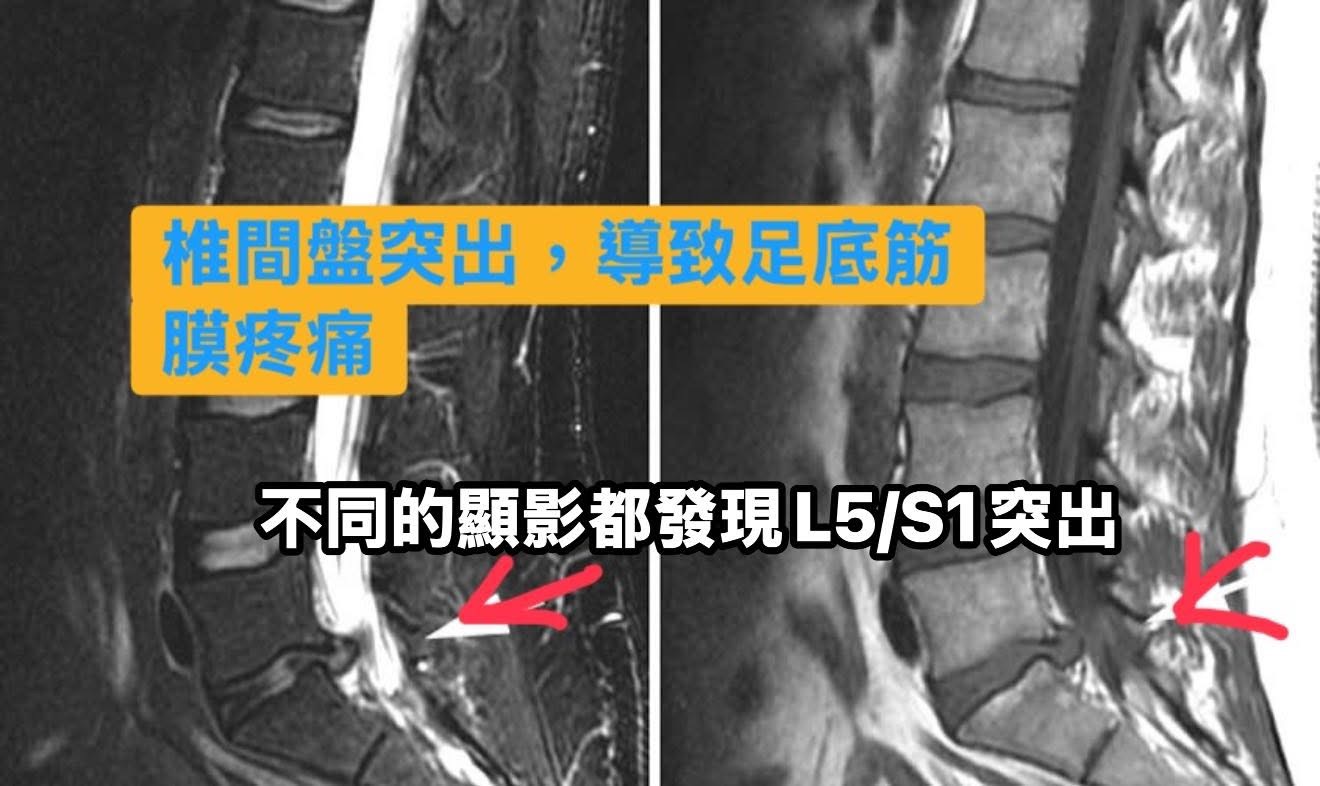
我們立刻安排腰椎MRI,影像顯示:L5/S1椎間盤明顯退化、壓迫到雙側S1神經根。這是雙側神經根病變——疼痛、麻木、腳底症狀都能合理解釋。
這是一場長達數年的疼痛賽跑。林先生根本不是足底筋膜炎,而是腰椎退化所引起的「偽裝性足底痛」。
從那一刻起,我們不再治療他的腳底。我為他安排神經鬆動訓練、核心穩定課程,並進行了脊椎微針刀減壓。六周後,他的足底痛明顯減輕,小腿力量也回來了。他開始慢跑,回復往日時光。
======
在國外,這樣的案例早已被記錄。
根據Mandal與Das於2015年在《Journal on Recent Advances in Pain》發表的個案研究,一位67歲男性被誤診為慢性足底筋膜炎多年,最終發現為雙側S1神經根壓迫(radiculopathy),正確治療神經病灶後,症狀完全改善。
美國家庭醫師期刊(AFP)亦於2011年明言:若足底疼痛伴隨麻木、刺痛或下肢無力,應考慮神經性病因,如腰薦神經根病變。
StatPearls資料庫更在2023年指出:Plantar heel pain can be due to local causes (e.g., plantar fasciitis) or referred causes like S1 radiculopathy——意即,足底痛可能是轉移痛,而非局部問題。
✅那為什麼這個病容易誤診?
因為我們長期相信一個簡單邏輯:「哪裡痛,問題就在哪裡」。
但事實是:人體是神經網絡與筋膜張力的交織體。尤其是足底這個區域,神經密布、筋膜深層牽連,不少問題其實是「上游問題下游反映」。
尤其是S1神經根——支配足底外側、小腿後側、跟腱反射與屈趾肌群。
若L5/S1椎間盤退化壓迫神經,極容易表現為足底痛、走路不穩、下樓梯困難等症狀。但這種痛,往往在X光與足底超音波上找不到明確病灶。這也讓太多醫師誤認為是單純筋膜問題。
非常可惜在缺乏全面評估下,病患就這樣一針一針打了下去,震波一發一發打了下去,通常一開始症狀都會改善,但是時間過了,痛卻仍在。
更惱人的是,他們的腰椎早已透過小腿緊繃、腳底痠麻,在吶喊求救。
針對這類病人,我們必須重建三件事:第一,神經功能評估,包括趾屈伸肌力、反射、麻木範圍;第二,神經鬆動測試,如SLR、slump test;第三,影像學精確診斷,MRI不可或缺。
臨床治療上,我們採用的是「自下而上釋放筋膜策略」:
✅進行超微針刀放鬆臀部梨狀肌、小腿深筋膜與足底張力點,改善神經滑動。
✅核心穩定訓練與Zone 2有氧運動,促進椎間盤減壓與血流循環。
✅使用脊椎微創針刀神經鬆動,協助神經減壓。
這套方式,在多名反覆足底筋膜炎患者中取得良好成果。
但請注意,我們不是反對足底筋膜炎的治療,而是反對「一看到腳底痛就說是筋膜炎」的診斷。
若真的是單純足底筋膜炎,當然值得用PRP、震波、止痛藥!但如果腳底痛源自神經壓迫,這些治療就顯得力不從心
我們想做的,是找出真正的源頭的地方。
所以,如果你是病患,記得——當足底痛一次又一次回來時,請你多問一句:「會不會其實不是腰椎筋膜的問題?」
如果你是臨床醫師,請記得——筋膜,是神經的延伸,不是封閉空間。
我們需要更多整體性的判斷,因為,足底的痛,有時,是脊椎在說話。
請你聽懂那個來自脊椎的呢喃,它等你回應,已經很多年。